

L’insulina è un ormone peptidico prodotto dalle cellule beta del pancreas, fondamentale per la regolazione del metabolismo energetico e dei livelli di zucchero nel sangue[1]. Ogni volta che si consumano carboidrati, l’organismo risponde con la secrezione di insulina, che permette alle cellule di assorbire il glucosio e di utilizzarlo come fonte di energia immediata o di riserva.
Più che un semplice “ormone dello zucchero”, l’insulina è un vero e proprio regolatore metabolico: controlla la sintesi del glicogeno, influenza il metabolismo dei grassi e delle proteine, e partecipa al delicato equilibrio tra glucagone e zuccheri nel sangue[2]. Quando la sua azione viene meno — per eccesso, carenza o resistenza cellulare — l’intero sistema energetico dell’organismo si altera, aprendo la strada a disfunzioni come l’insulino-resistenza e, nei casi più avanzati, al diabete di tipo 2[3].
Capire come funziona l’insulina significa comprendere il meccanismo che regola il metabolismo stesso: l’arte di bilanciare energia e salute. In questo articolo analizzeremo in modo chiaro e basato su evidenze scientifiche la sua struttura, le sue funzioni e le strategie naturali per mantenerne l’equilibrio.
Aggiornato il 30 ottobre 2025
Indice:
L’insulina è un ormone peptidico costituito da due catene di amminoacidi, chiamate catena A e catena B, unite da due legami disolfuro[2]. Questa struttura, semplice ma straordinariamente efficace, consente all’insulina di interagire con specifici recettori di membrana e di regolare in modo preciso l’ingresso del glucosio nelle cellule.
L’insulina viene prodotta e secreta dalle cellule beta delle isole di Langerhans, situate nel pancreas endocrino[4]. Quando la glicemia aumenta dopo un pasto, queste cellule rilevano la presenza di glucosio nel sangue e rilasciano insulina nel circolo sanguigno. È un meccanismo finemente regolato: piccole variazioni nella concentrazione di glucosio bastano a modulare la quantità di insulina secreta.
Il pancreas funziona quindi come un sensore metabolico: da un lato produce insulina (tramite le cellule beta), dall’altro produce glucagone (tramite le cellule alfa), il suo ormone “complementare”[5]. Insieme, questi due ormoni mantengono stabile la glicemia e garantiscono che l’organismo disponga sempre della giusta quantità di energia.
La catena A è composta da 21 amminoacidi, la catena B da 30. La loro unione tramite due legami disolfuro intercatena e uno intracatena conferisce alla molecola la conformazione necessaria per legarsi ai recettori insulinici[2]. Questa struttura è altamente conservata tra le specie, a testimonianza del ruolo evolutivamente cruciale dell’insulina.
Una volta sintetizzata, l’insulina viene immagazzinata nel pancreas sotto forma di proinsulina, un precursore inattivo che viene poi convertito nella forma matura prima della secrezione nel sangue[3]. Questo passaggio garantisce che l’ormone venga rilasciato solo quando serve davvero.
L’insulina è definita un ormone anabolico perché promuove la costruzione di molecole complesse a partire da molecole semplici: stimola la sintesi di glicogeno nel fegato e nei muscoli, favorisce la produzione di proteine e incoraggia l’accumulo di grasso nei tessuti adiposi[1,4]. In altre parole, trasforma il glucosio in energia di riserva e supporta i processi di crescita e riparazione.
Questa capacità di costruire e conservare rappresenta l’esatto opposto dell’azione del glucagone, che invece mobilita le riserve energetiche per generare glucosio quando serve. L’equilibrio tra questi due ormoni è ciò che mantiene costante il livello di energia disponibile.
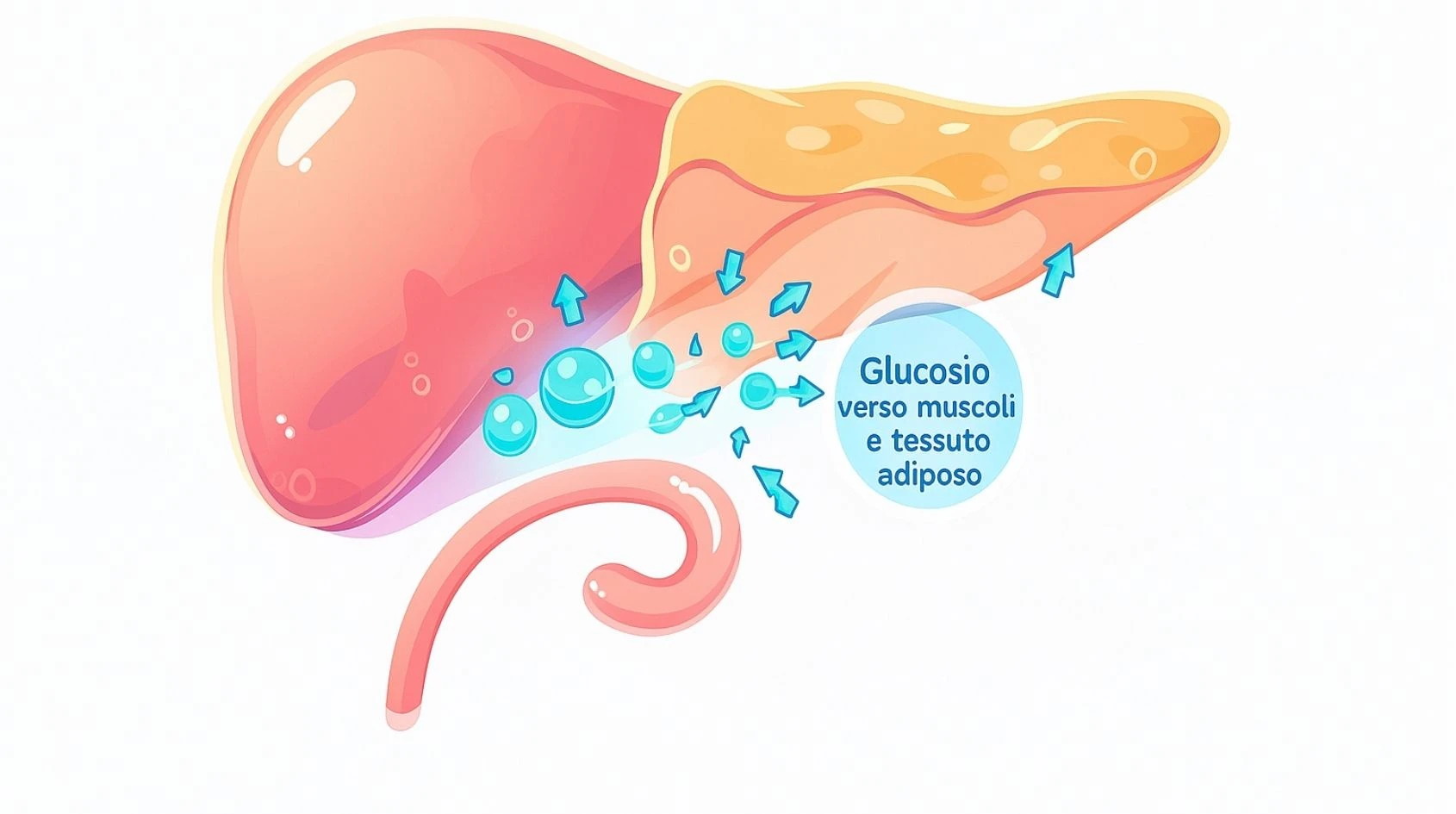
Il compito dell’insulina è trasformare il glucosio che circola nel sangue in energia utilizzabile dalle cellule. Quando mangiamo, la glicemia aumenta e il pancreas risponde rilasciando insulina, che agisce come una “chiave” in grado di aprire le cellule al passaggio del glucosio[6]. Questo meccanismo assicura che i livelli di zucchero nel sangue rimangano entro un intervallo fisiologico, evitando sia l’ipoglicemia sia l’iperglicemia.
La secrezione di insulina inizia pochi minuti dopo l’ingestione di cibo. L’aumento della glicemia viene percepito dalle cellule beta del pancreas, che rilasciano l’ormone in due fasi: una rapida, per rispondere subito al picco di glucosio, e una più lenta, per mantenere stabile il livello ematico[6]. Questo processo è modulato anche da ormoni intestinali (come GLP-1 e GIP), che potenziano la risposta insulinica post-prandiale.
L’insulina agisce legandosi a specifici recettori insulinici (IR) situati sulla membrana delle cellule bersaglio. Questo legame attiva una complessa cascata di segnali intracellulari che culmina nell’attivazione del trasportatore di glucosio GLUT-4[7]. Una volta attivato, GLUT-4 si sposta verso la superficie cellulare, permettendo l’ingresso del glucosio dal sangue al citoplasma.
È un meccanismo estremamente efficiente: nel giro di pochi minuti il glucosio viene assorbito, la glicemia si normalizza e l’energia è disponibile per i processi metabolici. Al termine, quando i livelli di glucosio si abbassano, i trasportatori GLUT-4 vengono internalizzati di nuovo, in un equilibrio dinamico perfetto.
I trasportatori GLUT-4 si trovano principalmente nelle cellule del muscolo scheletrico, del cuore e del tessuto adiposo. Sono loro che rendono questi tessuti insulino-sensibili: rispondono cioè alla presenza di insulina aumentando la capacità di assorbire glucosio[7,8]. Questo passaggio è fondamentale per ridurre la glicemia e per garantire energia ai tessuti metabolicamente più attivi.
Una volta entrato nella cellula, il glucosio può seguire due vie: essere utilizzato immediatamente per produrre ATP, oppure essere trasformato in glicogeno e immagazzinato come riserva energetica. Quando le riserve di glicogeno si saturano, l’eccesso di glucosio viene convertito in acidi grassi, contribuendo alla sintesi dei trigliceridi.
Quando il livello di glucosio nel sangue rientra nella norma, la secrezione di insulina rallenta. Il sistema endocrino funziona quindi con un meccanismo di feedback negativo: l’insulina in eccesso inibisce la propria produzione, impedendo sbalzi glicemici pericolosi[6]. In questa fase entra in gioco il glucagone, che stimola il rilascio di glucosio dal fegato quando i livelli si abbassano troppo.
Non tutti i tessuti del corpo rispondono all’insulina nello stesso modo. Alcuni, come muscoli e tessuto adiposo, necessitano della sua presenza per poter assorbire il glucosio; altri, come il cervello, ne sono completamente indipendenti. Questa distinzione è cruciale per comprendere come l’organismo gestisca energia e zuccheri in diverse condizioni fisiologiche[8].
I principali tessuti insulino-sensibili sono il muscolo scheletrico, il cuore e il tessuto adiposo. In queste cellule l’insulina agisce favorendo l’esposizione dei trasportatori GLUT-4 sulla membrana, che permettono al glucosio di entrare e di essere utilizzato come fonte di energia[8]. Questo meccanismo è essenziale per mantenere stabili i livelli di glicemia e per garantire un corretto apporto energetico durante l’attività fisica o il riposo.
Durante l’attività fisica, il muscolo può aumentare la propria sensibilità all’insulina indipendentemente dalla concentrazione ematica di quest’ormone. Ciò avviene grazie all’aumento del flusso sanguigno e all’azione delle contrazioni muscolari, che stimolano l’espressione di GLUT-4 anche senza l’intervento diretto dell’insulina[6,9]. Questo effetto “insulino-sensibilizzante” dell’esercizio rappresenta uno dei motivi per cui l’attività fisica è così efficace nella prevenzione dell’insulino-resistenza.
Alcuni tessuti, invece, sono insulino-indipendenti: tra questi il cervello, i globuli rossi e parte del tessuto epatico. Qui il glucosio entra nelle cellule attraverso trasportatori diversi — principalmente GLUT-1 e GLUT-3 — che non richiedono l’intervento dell’insulina[9]. Questo consente a organi vitali come il cervello di avere sempre accesso all’energia, anche in condizioni di digiuno prolungato o di ridotta disponibilità insulinica.
Questa distinzione tra tessuti sensibili e indipendenti spiega perché, in caso di alterazioni dell’insulina, alcune funzioni corporee (come quelle cerebrali) possano restare stabili, mentre altre (come il metabolismo muscolare e adiposo) subiscono effetti immediati e più marcati.
Allenarsi regolarmente — in particolare con esercizi di resistenza o di durata — aumenta la capacità dei muscoli di captare il glucosio e migliora la risposta all’insulina, anche in soggetti con predisposizione al diabete[6]. L’esercizio prolungato stimola l’adattamento delle cellule muscolari, che diventano più efficienti nel trasporto del glucosio e nell’utilizzo dell’energia. Questo spiega perché la sedentarietà sia uno dei principali fattori di rischio per la comparsa di insulino-resistenza.
Quando l’azione dell’insulina è alterata, il corpo non riesce più a utilizzare il glucosio in modo efficiente. Il risultato è un accumulo di zuccheri nel sangue e una risposta metabolica di compensazione che coinvolge fegato, muscoli e tessuto adiposo. Nel tempo, questo squilibrio può sfociare in insulino-resistenza, iperinsulinemia e infine diabete di tipo 2[10].
L’insulino-resistenza si verifica quando le cellule non rispondono adeguatamente all’insulina, costringendo il pancreas a produrne sempre di più per mantenere stabile la glicemia. È una condizione subdola, spesso silente per anni, che rappresenta la fase iniziale del diabete di tipo 2[11].
Le cause principali includono eccesso di grasso viscerale, sedentarietà e diete ricche di zuccheri raffinati. In questo contesto, il muscolo scheletrico perde parte della sua capacità di assorbire glucosio, mentre il fegato continua a produrne anche quando non serve. Il risultato è un circolo vizioso che mantiene alta la glicemia e sollecita costantemente il pancreas.
La risposta compensatoria dell’organismo a una crescente resistenza insulinica è l’iperinsulinemia, ovvero la presenza di livelli elevati di insulina nel sangue. Inizialmente questo permette di mantenere la glicemia nei limiti, ma nel lungo periodo sovraccarica il pancreas e altera ulteriormente la sensibilità dei tessuti[11].
Livelli cronici di insulina elevata favoriscono inoltre la sintesi di acidi grassi e colesterolo a livello epatico, contribuendo a dislipidemie, accumulo di grasso viscerale e aumento del rischio cardiovascolare. È per questo che l’iperinsulinemia è considerata non solo un segnale di allarme metabolico, ma anche un fattore di rischio per malattie croniche come ipertensione e aterosclerosi[12].
Con il passare del tempo, le cellule beta pancreatiche non riescono più a sostenere l’elevata richiesta di insulina e la glicemia aumenta in modo persistente. È il punto di transizione verso il diabete mellito di tipo 2[10]. In questa fase, la gestione del glucosio dipende sempre meno dall’azione ormonale e sempre più da interventi sullo stile di vita e, nei casi avanzati, da farmaci o insulina esogena.
La buona notizia è che questa evoluzione non è inevitabile: l’esercizio fisico, la riduzione del grasso viscerale e una dieta a basso carico glicemico possono invertire il processo e ripristinare la sensibilità insulinica già nelle fasi precoci.
La regolazione dell’insulina non dipende solo da fattori genetici o patologici, ma anche dalle abitudini quotidiane. Ogni pasto, ogni notte di sonno e ogni sessione di allenamento contribuisce a definire la sensibilità insulinica del corpo[13]. Ecco perché prendersi cura di questo equilibrio significa migliorare non solo la glicemia, ma anche energia, concentrazione e salute cardiovascolare.
Una dieta equilibrata, basata su alimenti a basso indice glicemico, è il primo passo per mantenere livelli di insulina stabili. Preferire cereali integrali, legumi, verdure e grassi “buoni” (come olio extravergine e frutta secca) aiuta a rallentare l’assorbimento del glucosio e a ridurre i picchi post-prandiali[13,14]. Allo stesso modo, limitare zuccheri raffinati e carboidrati ad alto indice glicemico permette di prevenire l’iperinsulinemia.
Un approccio nutrizionale consapevole non significa rinunce estreme, ma modulare il carico glicemico complessivo. Questo favorisce una secrezione di insulina più controllata e migliora l’efficienza dei recettori cellulari, riducendo il rischio di resistenza nel tempo.
L’esercizio fisico regolare rappresenta il più potente “farmaco naturale” per migliorare la sensibilità insulinica[6,9]. Bastano 150 minuti a settimana di attività aerobica moderata — come camminata veloce o bicicletta — per potenziare la captazione di glucosio da parte dei muscoli. Anche l’allenamento di forza, aumentando la massa magra, contribuisce a mantenere stabile la glicemia e a ridurre il carico sul pancreas.
Non va trascurato il riposo notturno: la privazione di sonno altera la produzione di ormoni regolatori come cortisolo e leptina, riducendo la sensibilità all’insulina e favorendo la fame nervosa[14]. Un sonno regolare e profondo, sostenuto da buone routine serali e da un equilibrio circadiano, è parte integrante della prevenzione metabolica.
In alcuni casi, un supporto mirato può favorire il ripristino della sensibilità insulinica. Minerali come il magnesio bisglicinato contribuiscono a migliorare la risposta cellulare all’insulina, mentre formule adattogene come Equilibrio Notte aiutano a regolare i livelli di cortisolo, ormone strettamente legato al metabolismo glucidico[15].
Il loro utilizzo non sostituisce una dieta bilanciata, ma può ottimizzare i processi di regolazione metabolica, sostenendo il corpo nei momenti di maggiore stress fisico o mentale.
L’insulina è molto più di un ormone che regola la glicemia: è il centro di controllo del metabolismo energetico, capace di influenzare il modo in cui il corpo utilizza, immagazzina e conserva l’energia. Quando lavora in equilibrio con il glucagone, mantiene stabile la glicemia e assicura che ogni cellula riceva il carburante necessario al proprio funzionamento.
Alterazioni anche minime di questo equilibrio — come l’insulino-resistenza — possono generare effetti a catena sul metabolismo, sulla gestione del peso e sul benessere cardiovascolare. Tuttavia, la ricerca conferma che lo stile di vita rimane la leva più potente per ristabilire la sensibilità insulinica: alimentazione controllata, attività fisica costante e sonno di qualità rappresentano le basi su cui costruire una risposta metabolica sana e sostenibile.
Prendersi cura dell’insulina significa, in definitiva, prendersi cura della propria energia quotidiana e della longevità metabolica.
Cambia il tuo percorso.
Il team di HealthyWay
L’insulina è un ormone prodotto dal pancreas che permette al glucosio di entrare nelle cellule e di essere usato come fonte di energia. Senza di essa, lo zucchero resterebbe nel sangue causando iperglicemia.
La funzione principale è regolare i livelli di zucchero nel sangue favorendo l’assorbimento del glucosio da parte dei tessuti e la sua conversione in energia o in glicogeno di riserva.
L’insulina abbassa la glicemia promuovendo l’ingresso del glucosio nelle cellule, mentre il glucagone la aumenta stimolando il rilascio di zucchero dal fegato. Insieme mantengono l’equilibrio metabolico.
Allenamento regolare, dieta a basso indice glicemico, gestione dello stress e sonno adeguato sono le strategie più efficaci per migliorare la risposta all’insulina e prevenire il diabete di tipo 2.
Minerali come il magnesio bisglicinato e formule adattogene come Equilibrio Notte possono contribuire al benessere metabolico, sostenendo la sensibilità all’insulina in modo naturale.

Ogni movimento del corpo è reso possibile dalla produzione continua di ATP attraverso tre sistemi metabolico-energetici: fosfageno, glicolitico e aerobico. Scoprire come lavorano insieme permette di comprendere l’origine dell’energia e ottimizzare allenamento e prestazione.

Il bulletproof coffee è una bevanda a base di caffè, olio MCT e burro ghee, nata nel mondo del biohacking. Migliora energia e concentrazione, sostiene il digiuno e attiva processi come l’autofagia e la rigenerazione cellulare.

Calcolare la frequenza cardiaca massima è essenziale per un allenamento sicuro. Quali sono metodi e formule per calcolarla in modo accurato?